心脏病学/窦性心动过速
成人窦房结冲动形成的速率超过每分钟100次,称为窦性心动过速,速率常在每分钟101-160次间。窦性心动过速开始和终止时,其心率逐渐增快和减慢。
健康人运动和情绪紧张可引起心动过速。酒、茶、咖啡和药物如异丙肾上腺素和阿托品常引起窦性心动过速。在疾病状态中常见的病因为发热、低血压、缺氧、心功能不全、贫血、甲状腺机能亢进和心肌炎。
心电图显示窦性P波,P波速率超过每分钟100次,P-R间期大于0.12秒。
治疗主要是针对病因,必要时可应用镇静剂或β-受体阻滞剂。
阵发性心动过速 (Paroxysmal Tachycardia)
阵发性心动过速是一种阵发性过速而整齐的心律。其特征是突然发作和突然停止。根据异位起搏点的部位,可分为房性、结性、和室性阵发性心动过速。房性与结性心动过速有时难以区别,常统称为室上性心动过速。
【病因】
阵发性室上性心动过速的病因在国人最常见为预激综合征(含隐匿性旁道),约占60%,房室结双通道占30%,其它心脏病包括冠心病、原发性心肌病、甲状腺机能亢进、洋地黄中毒等约占10%,室性阵发性心动过速常伴有各种器质性心脏病,最常见于冠心病、急性心肌梗塞、二尖瓣脱垂、艾勃斯坦畸形、心脏手术以及Q-T间期延长综合征,也可见于器质性心脏病的特发性心动过速。诱因包括运动、过度疲劳、情绪激动、妊娠、饮酒或吸烟过多等。
【发病机理】
电生理研究已经证明,折返是引起大多数阵发性室上性心动过速的机理,折返可发生于窦房结、心房、房室结和大折返回路--包括沿顺行方向通过房室结的正常传导和经房室旁道发生于房室结内和通过无预激表现的隐匿性旁道的折返,约占阵发性室上性心动过速的90%左右。
房室结折返性心动过速的发生机理:房室结双通道是房室结折返发生的基础。这一概念假定房室结纵向分离成两条功能上的不同通道。①β通道传导快而不应期长(快通道);②α通道传导缓慢但不应期短(慢通道)。心房额外刺激可在β通道遭遇其不应期而被阻滞,沿α通道缓慢传导。如α通道的传导缓慢,使原来不起反应的β通道得到时间恢复兴奋性,则冲动可沿β通道逆转,形成单一的房性回波或持续的心动过速。这种折返的维持,依赖于房室结内传导速度和不应期的相对平衡。由于心房和心室的除极同时发生,体表心电图上P波不明显。(图3-3-6)
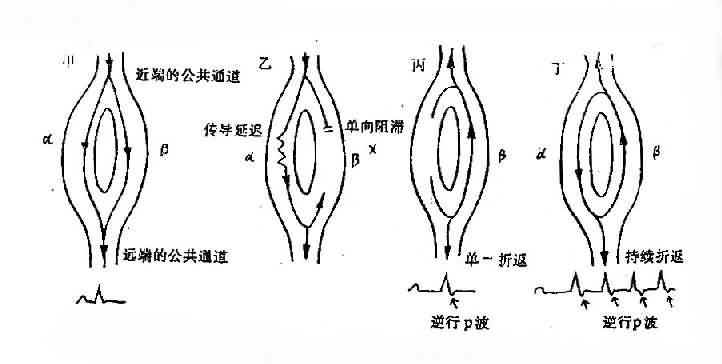
图3-3-6 折返的机理示意图
近端的公共通道分成两条散开的通道,α和β通道,然后在远端再合并成为公共通道。甲,在正常情况下,传导在α和β通道中同步进行。乙,早搏在β通道中遇到单向阻滞区,传导在α通道中延迟进行。丙,β通道的兴奋性已恢复,允许沿α通道往下传的冲动返回β通道往上传,引起折返。丁,折返持续存在。
房室折返性心动过速的折返回路为正常房室传导通道与旁道的结合,房室旁道只向逆行方向传导。这样,冲动顺行从心房沿房室结、希氏-浦野系统到达心室,然后经隐匿的旁道逆行返回心房。这种心律失常与预激综合征并发性室上性心动过速为同一类型。但前者的旁道不向顺行方向传导。房室折返性心动过速可由房早、也可由室早发动和终止。
室性阵发性心动过速的发病机理主要为室内微折返,少数为束支大折返。心室异位起搏点自律性异常增高及触发活动仅占心动过速的少数。
【临床表现】
室上性阵发性心动过速,突然发作,心率增快至每分钟150-250次,可能持续数秒,数小时或数日。心悸可能是唯一的症状,但如有心脏病基础或心率超过每分钟200次,可能表现无力、头晕、心绞痛、呼吸困难或昏厥。若心动过速发作时伴典型心绞痛。或出现缺血性ST段改变,并持续至心动过速停止后1-2周者,提示可能有冠心病。体检时心律规则,第一心音强度一致。
室性阵发性心动过速由于快速的心率及心房收缩与心室收缩不协调,引起心室充盈减少,心排血量降低,产生血液动力学异常。其严重性取决于心脏的基本情况和心动过速的持续时间。可出现呼吸困难、心绞痛、低血压、少尿和昏厥。当这种情况发生在急性心肌梗塞时,预示室颤可能即将发生。听诊时第一、第二心音的分裂增宽,心律基本规则或轻度不规则,第一心音强度不一致。
【心电图】
一、阵发性房性心动过速 ①持续3次以上快速而规则的心搏,其P波形态异常,②P-R间期>0.12s;③QRS波群形态与窦性相同。④心房率每分钟160-220次。⑤有时P波重叠于前一心搏的T波中而难以认出。可伴有一或二度房室传导阻滞。(图3-3-7)
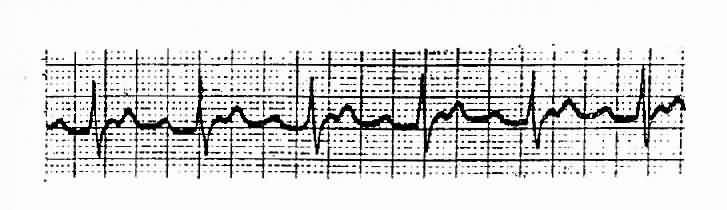
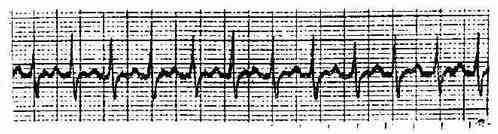
图3-3-7 阵发性房性心动过速
二、阵发性交界区性心动过速 ①连续3次或3次以上房室交界区过早搏动,频率每分钟160-250次,节律规则。②P'波和QRS波群形态具有前述房室交界处性早搏的特征,P'波可在QRS波群前、中或后,呈逆行性。可伴有不同程度的前向或逆向传导阻滞,同时或不同时都可出现房室分离。(图3-3-8)
若不能辨别房性和交界区性心动过速时,可统称为室上性阵发性心动过速。
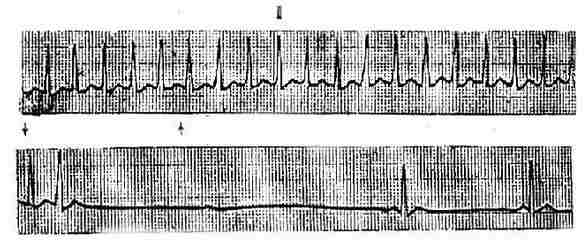
图3-3-8 室上性心动过速(与上相连)压迫颈动脉窦使发作终止
三、阵发性室性心动过速 ①连续3次以上快速的室性早搏,QRS波群畸形,时间≥0.12秒,频率规则或略不规则。②窦性P波与QRS无关,呈房室分离,P波频率较慢,埋于QRS波群内故不易发现。③有时见心室夺获和心室融合波。心室夺获的QRS波群形态接近正常,偶有1:1室房逆行传导,QRS波群后有P'波,并兼有不同程度的室房传导阻滞。(图3-3-9)
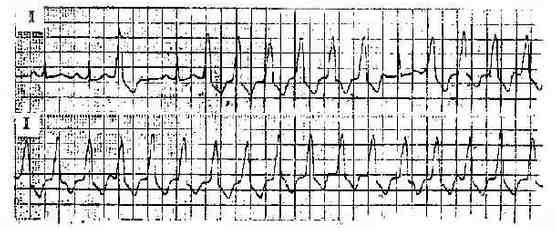
图3-3-9 室性阵发性心动过速
【鉴别诊断】
阵发性室上性心动过速伴室内差异传导与阵发性室性心动过速应注意鉴别。(表3-3-1)
表3-3-1 QRS波宽大畸形的阵发性心动过速的鉴别
| 项目 | 阵发性室性心动过速 | 阵发性室上性心动过速 |
| 频率 | 很少>200次/分 | 多为160-200次/分 |
| 节律 | 相对规则 | 十分规则 |
| V1呈rsR' | 少见 | 常见 |
| 心室夺获 | 可有 | 无 |
| 室性融合波 | 可有 | 无 |
| 房率/室率 | <1 | =1 |
| 压迫颈动脉窦 | 室率无变化 | 心率可变缓或终止 |
【治疗】
一、室上性阵发性心动过速
(一)急性发作的治疗 发作持续或有器质性心脏病者,应尽早控制其发作。
1.去除病因
2.刺激迷走神经 ①用压舌板刺激悬雍垂诱发恶心呕吐。②深吸气后摒气,再用力作呼气动作(Valsalva法)或深呼气后摒气,再用力作吸气动作(Muller法)。③颈动脉窦按摩;按摩前应听颈动脉,如有杂音不宜按摩。病人取仰卧位以免发生昏厥。先按摩右侧约10分钟,如无效则按摩左侧,且不可两侧同时按摩,以免引起脑缺血。颈动脉窦按摩的同时,作Valsalva动作可能提高疗效。如单用药物治疗无效,加作颈动脉窦按摩则可使心动过速终止。④压迫眼球;病人取平卧位,闭眼并向下看,用拇指在一侧眶下适度压迫眼球上部,每次10秒,重压眼球可引起视网膜剥离,对青光眼或高度近视者禁忌。
3.药物治疗 ①异搏定:无心衰的患者首选,一般用5mg稀释后缓慢静注、室上速未终止,再给5mg,总量一般不超过15mg。②西地兰:大心脏特别是伴心衰者,如两周内未用洋地黄类药物,首选西地兰0.4mg稀释后作静脉注射,2小时后无效,再静脉注射0.2mg,24小时总量不超过1.2mg。③升压药物;通过升高血压反射性地兴奋迷走神经达到终止室上性心动过速的目的。可选用苯肾上腺素0.5-1mg或甲氧胺10-20mg稀释后静脉缓慢推注或快速滴注,以收缩压不超过21.3~24.0kpa(160-180mmHg)为度。一旦心动过速停止,即应停药。有器质性心脏病或高血压患者不宜应用。④三磷酸腺苷酶(ATP)10-20mg加入于稀释后静脉注射。病窦综合征患者忌用。⑤新斯的明:为兴奋迷走神经的药物,用0.5-1mg皮下或肌肉注射;有器质性心脏病或支气管哮喘者忌用,常可引起腹痛或肠鸣音亢进,该药一般较少使用。⑥还可用胺碘酮或心律平稀释后静脉注射或滴注。奎尼丁、普鲁卡因酰胺等口服。通过电生理检查诱发和药物试验观察,以选择较敏感有效的药物治疗。
4.同步直流电复律 上述方法治疗无效时,可考虑同步直流电复律。但洋地黄中毒所致的心动过速及有低血钾者不宜用电复律治疗。
5.有条件者可单独或与药物合用经食道或直接心脏起搏,用超速刺激或短阵猝发刺激终止心动过速。
6.频繁发作而药物治疗预防无效者可考虑在电生理标测基础上,进行心内膜导管消蚀、射频或手术阻断折返径路。
(二)预防复发 发作频繁的病人,可选用能控制发作的药物口服,如异搏定,心律平、或胺碘酮口服期维持。并应避免发作的诱因。
二、室性阵发性心动过速
(一)急性发作的治疗 室性阵发性心动过速可引起严重的血液动力学障碍,甚至可发展为心室颤动,因而必须处理。
1.治疗诱因及原发病
2.药物治疗首选利多卡因50-100mg,稀释后缓慢静注,有效以后1-4mg/分,静滴维持。也可用胺碘酮150-300mg溶于10%葡萄糖液250ml静滴。亦可选用普鲁卡因酰胺、安搏律定、双异丙吡胺及心律平等。洋地黄中毒所致者,用苯妥因钠150-250mg溶于注射用水20ml中缓慢静注,必要5-10分钟后再予100mg。在高度房室传导阻滞或病态窦房结综合征基础上发生的室性心动过速。宜用异丙肾上腺素0.5mg%,静脉滴注。
3.有条件者,可单独或与药物合用经食道或直接心脏起搏,用程序刺激超速起搏或短阵猝发刺激终止心动过速。
4.电学疗法 ①同步直流电复律;病情危急时,应在利多卡因1-2剂无效后立即应用同步直流电复律。②顽固性室速可用直流电或射频导管法消融治疗。
(二)预防复发 发作终止后,可选用能够控制发作的药物口服,以防止复发。