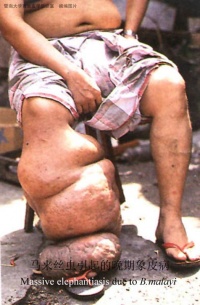
丝虫病
该病是由丝虫(由吸血节肢动物传播的一类寄生性线虫)寄生在脊椎动物终宿主的淋巴系统、皮下组织、腹腔、胸腔等处所引起。两种丝虫引起丝虫病的临床表现很相似,急性期为反复发作的淋巴管炎、淋巴结炎和发热,慢性期为淋巴水肿和象皮肿,严重危害流行区居民的健康和经济发展。
丝虫病诊断
以实验室检查为标准,从外周血液、乳糜尿、抽出液中查出微丝蚴和成虫即可确诊。
丝虫病治疗措施
治疗药物主要是海群生(hetrazan,又名乙胺嗪diethylcarbamazine,DEC)。海群生对两种丝虫均有杀灭作用,对马来丝虫的疗效优于班氏丝虫,对微丝蚴的作用优于成虫。国内海群生的常用疗法为4.2g7日疗法治疗班氏丝虫病;1.5~2.0g3~4日疗法治疗马来丝虫病。患者服药后可因大量微丝蚴的死亡而引起变态反应,出现发热、寒战、头痛等症状,应及时处理。为了减少海群生的副作用,现在防治工作中广泛采用了海群生药盐,按每人天平均服用海群生50mg计,制成浓度为0.3%的药盐,食用半年,可使中、低度流行区的微丝蚴阳性率至1%以下,且副作用轻微。近年我国研制成功抗丝虫新药呋喃嘧酮(furapyrimidone),对微丝蚴与成虫均有杀灭作用,对两种丝虫均有良好效果。用总剂量140mg/kg体重7日疗法,对班氏丝虫病的疗效优于海群生。
对象皮肿患者除给予海群生杀虫外,还可结合中医中药及桑叶注射液加绑扎疗法或烘绑疗法治疗。对阴囊象皮肿及鞘膜积液患者,可用鞘膜翻转术外科手术治疗。对乳糜尿患者,轻者经休息可自愈;也可用1%硝酸银肾盂冲洗治疗。严重者以显微外科手术作淋巴管-血管吻合术治疗,可取得较好疗效。
丝虫病病理改变
1.急性期过敏和炎症反应 幼虫和成虫的分泌物、代谢及虫体分解产物及雌虫子宫排出物等均可刺激机体产生局部和全身性反应。早期在淋巴管可出现内膜肿胀,内皮细胞增生,随之管壁及周围组织发生炎症细胞浸润,导致淋巴管壁增厚,瓣膜功能受损,管内形成淋巴栓。浸润的细胞中有大量的嗜酸性粒细胞。
2.慢性期阻塞性病变 淋巴系统阻塞是引起丝虫病慢性体征的重要因素。由于成虫的刺激,淋巴管扩张,瓣膜关闭不全,淋巴液淤积,出现凹陷性淋巴液肿。以后淋巴管壁出现炎症细胞浸润、内皮细胞增生、管腔变窄而导致淋巴管闭塞。以死亡的成虫和微丝蚴为中心,周期浸润大量炎症细胞、巨噬细胞、浆细胞和嗜酸性粒细胞等而形成丝虫性肉芽肿,最终导致淋巴管栓塞。阻塞部位远端的淋巴管内压力增高,形成淋巴管曲张甚至破裂,淋巴液流入周期组织。由于阻塞部位不同,患者产生的临床表现也因之而异。
⑴象皮肿(elephantiasis):是晚期丝虫病最多见的体征。象皮肿的初期为淋巴液肿。若在肢体,大多为压凹性水肿,提高肢体位置,可消退。继之,组织纤维化,出现非压凹性水肿,提高肢体位置不能消退,皮肤弹性消失。最后发展为象皮肿,肢体体积增大,有大量纤维组织和脂肪以及扩张的淋巴管和积留的淋巴液,皮肤的上皮角化或出现疣样肥厚。
⑵睾丸鞘膜积液(hydrocele testis):由于精索、睾丸的淋巴管阻塞,使淋巴液流入鞘膜腔内,引起睾丸鞘膜积液。但也有少数病人系由于急性炎症反应所致,故在消炎后即可恢复。
⑶乳糜尿(chyluria):是班氏丝虫病患者的泌尿及腹部淋巴管阻塞后所致的病变。
除上述病变外,女性乳房的丝虫结节在流行区并不少见。此外,丝虫还偶可引起眼部丝虫病,脾、胸、背、颈、臂等部位的丝虫性肉芽肿,丝虫性心包炎、乳糜胸腔积液,乳糜血痰,以及骨髓内微丝蚴症等。
3.隐性丝虫病 也称热带肺嗜酸性粒细胞增多症,临床表现为夜间发作性哮喘或咳嗽,伴疲乏和低热,血中嗜酸性粒细胞超度增多,IgE水平显著升高,胸部X线透视可见中下肺弥漫性粟粒样阴影。
丝虫病流行病学
丝虫病是我国五大寄生虫病之一。男女老少均可感染。流行区微丝蚴感染率高峰多在21~30岁。班氏丝虫病呈世界性分布,主要流行于热带和亚热带;马来丝虫病仅限于亚洲,主要流行于东南亚。我国中部和南部的山东、河南、安徽、江苏、上海、浙江、江西、福建、广东、广西、海南、湖南、湖北、贵州、四川和台湾等16个省、市、自治区有丝虫病流行。
丝虫病临床表现
急性期的临床症状表现为淋巴管炎、淋巴结炎及丹毒样皮炎等。淋巴管炎的特征为逆行性,发作时可见皮下一条红线离心性地发展,俗称“流火”或“红线”。上下肢均可发生,但以下肢为多见。当炎症波及皮肤浅表微细淋巴管时,局部皮肤出现弥漫性红肿,表面光亮,有压痛及灼热感,即为丹毒样皮炎,病变部位多见于小腿中下部。在班氏丝虫,如果成虫寄生于阴囊内淋巴管中,可引起精索炎、附睾炎或睾丸炎。在出现局部症状的同时,患者常伴有畏寒发热、头痛、关节酸痛等,即丝虫热。有些患者可仅有寒热而无局部症状,可能为深部淋巴管炎和淋巴结炎的表现。
慢性期阻塞性病变由于阻塞部位不同,患者产生的临床表现也因之而异:包括象皮肿、睾丸鞘膜积液、乳糜尿等。
除上述病变外,女性乳房的丝虫结节在流行区并不少见。此外,丝虫还偶可引起眼部丝虫病,脾、胸、背、颈、臂等部位的丝虫性肉芽肿,丝虫性心包炎、乳糜胸腔积液,乳糜血痰,以及骨髓内微丝蚴症等。
隐性丝虫病的临床表现为夜间发作性哮喘或咳嗽,伴疲乏和低热,血中嗜酸性粒细胞超度增多,IgE水平显著升高,胸部X线透视可见中下肺弥漫性粟粒样阴影。
丝虫病辅助检查
分为病原诊断和免疫诊断。前者包括从外周血液、乳糜尿、抽出液中查微丝蚴和成虫;后者为检测血清中的丝虫抗体和抗原。
1.病原诊断
⑴血检微丝蚴:由于微丝蚴具有夜现周期性,取血时间以晚上9时至次晨2时为宜。
1)厚血膜法:取末梢血60µl(3大滴)涂成厚片,干后溶血镜检。如经染色可减少遗漏并可鉴别虫种。
2)新鲜血滴法:取末梢血1大滴于载玻片上的生理盐水中,加盖片后立即镜检,观察微丝蚴的活动情况。本法适用于教学及卫生宣传活动。
3)浓集法:取静脉血1~2ml,经溶血后离心沉淀,取沉渣镜检。此法可提高检出率,但需取静脉血,且手续较复杂。
4)海群生白天诱出法:白天给被检者口服海群生2~6mg/kg体重,于服后30~60分钟间采血检查。此法可用于夜间取血不方便者,但对低度感染者易漏诊。
⑵体液和尿液检查微丝蚴:微丝蚴亦可见于各种体液和尿液,故可于鞘膜积液、淋巴液、腹水、乳糜尿和尿液等查到微丝蚴。可取上列体液直接涂片,染色镜检;或采用离心浓集法、薄膜过滤浓集法等检查。含乳糜的液体可加乙醚使脂肪充分溶解,去除上面的脂肪层,加水稀释10倍后,以1500~2000rpm离心3~5分钟,取沉渣镜检。
⑶成虫检查法:
1)直接查虫法:对淋巴系统炎症正在发作的患者,或在治疗后出现淋巴结节的患者,可用注射器从可疑的结节中抽取成虫,或切除可疑结节,在解剖镜下或肉眼下剥离组织检查成虫。取得的虫体,按常规线虫成虫标本制作技术,杀死固定,然后置线虫透明液中,镜检、定种。
2)病理切片检查:将取下的可疑结节,按常规法制成病理切片镜检。若为丝虫性结节,可见结节中心有成虫,其周围为典型的丝虫性病变。
2.免疫诊断可用作辅助诊断。
⑴皮内试验:不能用作确诊病人的依据,可用于流行病学调查。
⑵检测抗体:试验方法很多,目前以丝虫成虫冰冻切片抗原间接荧光抗体试验(IFAT)、成虫冰冻切片免疫酶染色试验(IEST)及马来丝虫成虫或微丝蚴的可溶性抗原酶联免疫吸附试验(ELISA)的敏感性和特异性均较高。
⑶检测抗原:近年来国内制备抗丝虫抗原的单克隆抗体进行ELISA双抗体法和斑点ELISA法分别检测班氏和马来丝虫循环抗原的实验研究已获初步进展。
丝虫病预防
1.普查普治 及早发现患者和带虫者,及时治愈,既保证人民健康,又减少和杜绝传染源。普查应以1周岁以上的全体居民为对象,要求95%以上居民接受采血。2.防蚊灭蚊 3.加强对已达基本消灭丝虫病指标地区的流行病学监测。在监测工作中应注意:①对原阳性病人复查复治;对以往未检者进行补查补治;同时加强流动人口管理,发现病人,及时治疗直至转阴。②加强对血检阳性户的蚊媒监测,发现感染蚊,即以感染蚊户为中心,向周围人群扩大查血和灭蚊,以清除疫点,防止继续传播。
丝虫病治愈标准
经彻底治疗后,不发生临床症状或体征,以及实验室检查无微丝蚴即为治愈。
丝虫病的传播方式和途径
丝虫病是指丝虫寄生在淋巴系统、皮下组织、腹腔、胸腔、心血管等部位所致的寄生虫病。我国只有班克鲁夫丝虫(班氏)和马来布鲁丝虫(马来丝虫)。
丝虫的幼虫在蚊子体内、成虫在人体内发育。当蚊子叮咬带有微丝蚴的人血液时,便把微丝蚴吸人体内,大约经14天,蚊子再吸血时,微丝蚴迅速侵入人的淋巴管,逐渐移行到淋巴结,并逐步发育为成虫,可存活10~15年。
参看
| 丝虫病为中华人民共和国丙类法定传染病。 |
| |||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||